腰椎椎間板ヘルニアとは
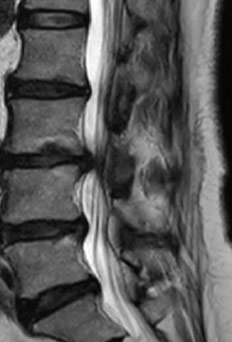
腰椎椎間板ヘルニアは、背骨と背骨の間の部分にある椎間板(ついかんばん)というクッション材が、本来の位置から飛び出してしまう病気です。
椎間板は、背骨にかかる衝撃を和らげる大切な役割を担っています。
しかし、加齢による変化や、重いものを持ち上げるなどの急な負担、あるいは長時間同じ姿勢でいることなどが原因で、椎間板の壁の部分の一部が傷つき、髄核という中のゲル状のものが飛び出してしまいます。
この飛び出した椎間板が、近くを通る神経を圧迫することで、さまざまな症状が現れます。主な症状は、腰の痛みはもちろんのこと、お尻から足にかけての強い痛みやしびれです。
まるで電気が走るようなつらい痛みを感じることもあります。
ひどい場合は、足の感覚が鈍くなったり、力が入りにくくなったり、尿や便に障害がでることもあります。日常生活に大きな支障をきたすこともあるため、適切な診断と治療が大切になります。
多くの場合、安静にしたり、痛み止めの薬を使ったり、リハビリテーションを行うことで症状は改善します。
しかし、症状が重い場合や、麻痺などの神経症状が進行する場合は、手術が必要となることもあります。
膝や股関節の症状との区別が難しく、整形外科を受診して治療を受けられることが一般的です。
腰椎椎間板ヘルニアの原因
背骨のクッション材である椎間板は、中心にゼリー状の「髄核(ずいかく)」があり、その周りを硬い線維の層である「線維輪(せんいりん)」が取り囲んでいます。
この線維輪が傷つくと、中の髄核が飛び出し、椎間板ヘルニアとなります。
たとえるならば、タイヤのゴムにヒビが入って、中の空気が漏れ出すようなイメージです。
腰椎椎間板ヘルニアの主な原因は、椎間板への過度な負担、そしてスポーツや日常生活における不適切な体の使い方が挙げられます。
日常生活での主な原因
日常生活では、無意識のうちに椎間板に負担をかけていることがあります。
悪い姿勢
長時間椅子に座り続けたり、猫背でパソコン作業をしたり、スマートフォンを長時間見続けたりすると、背骨が不自然に曲がり、椎間板に常に圧力がかかりやすくなります。
物理的なストレス
重い物を持ち上げる際に、ひざを曲げずに腰から持ち上げたり、急に体をひねったりする動作は、椎間板に瞬間的に大きな負担をかけます。
不適切な腹圧
例えば、トイレで強くいきんだり、椅子から立ち上がる際に腹筋を使わず無理に立ち上がったりするとき、腹圧を適切にかけられないと、椎間板に内側から強い圧力がかかり、ヘルニアを誘発することがあります。 腹筋や背筋が弱いと、お腹の圧力をうまくコントロールできず、椎間板にかかる負担が増えやすくなります。
急激な腹圧
ウェイトリフティングで高重量を扱う際や、柔道やラグビーなどのパワー系のスポーツで瞬間的に強い力を出すときに、腹圧をかけすぎたり、体幹の筋肉が弱いまま無理にいきんだりすると、椎間板にかかる内圧が急激に高まり、ヘルニアを引き起こすことがあります。
これらの要因が単独で、あるいは複数組み合わさることで、椎間板ヘルニアは発症しやすくなります。
腰椎椎間板ヘルニアに
なりやすい人
こんな人は要注意!ヘルニアになりやすい「習慣」と「身体」
「座りっぱなし」が日常の人
デスクワークが中心で長時間座る生活は、常に腰に負担をかけ続けます。椎間板への圧力が高い状態が続くため、ダメージが蓄積しやすくなります。
「体を酷使する」アスリートや力仕事の人
サッカーやゴルフのように体をひねる動作が多いスポーツ選手や、建設業、介護職などで重い物を持ち上げる機会が多い方は、椎間板に強い衝撃や繰り返しの負荷がかかるため、リスクが高まります。
「姿勢の悪い」自覚がある人
猫背や反り腰など、日頃から姿勢が悪いと、椎間板にかかる力が偏り、特定の箇所に負担が集中してしまいます。
「運動不足で体幹が弱い」と感じる人
体幹(お腹や背中の筋肉)が衰えていると、背骨をしっかりと支える力が弱まり、日常のちょっとした動作でも椎間板に余計な負担がかかりやすくなります。
「体重が気になる」方
体重が重いほど、常に腰にかかる負担が大きくなります。椎間板への圧力が持続的に高まるため、ヘルニアになりやすい傾向があります。
「喫煙習慣がある」人
喫煙は血流を低下させ、椎間板への栄養供給を低下させることがわかっています。これにより椎間板の弾力性が失われ、もろくなりやすくなります。
これらの特徴に複数当てはまる方は、ご自身の腰への意識を高め、予防策を講じることが重要です。
腰椎椎間板ヘルニアの
初期症状
腰椎椎間板ヘルニアの初期症状は、腰の痛み、または足の痛み・しびれとなることが多いです。重いものを持ち上げた後や、長時間同じ姿勢をとった後などに、腰に鈍い痛みや違和感、足に痛み・しびれが生じることが多いです。
症状が進むと、腰だけでなくお尻や足のしびれ、痛みが強くなってきます。特に、前かがみになったり、座っていたりすると症状が悪化しやすく、咳やくしゃみでも痛みが響くことがあります。片方の足にだけ痛みやしびれが出ることが特徴で、足の力が入りにくくなったり、つまずきやすくなったりするケースもあります。これらの症状は、飛び出した椎間板が神経を圧迫しているために起こります。
腰椎椎間板ヘルニアの
検査・診断
当院では、日本整形外科学会認定の脊椎脊髄病医が、経験に基づき、患者さん一人ひとりの状態を丁寧に診察いたします。
その後、医師が実際に足を動かしたり、感覚を確かめたりする身体診察を行います。
神経学的検査
足のしびれや筋力低下などを確認します。
X線検査(レントゲン)
まずはX線(レントゲン)撮影を行います。これは、骨折やその他の骨の病気が原因ではないことを確認するために重要です。
X線では椎間板そのものは直接映りませんが、椎間板が傷んで薄くなると、隣り合う骨の隙間(椎間板高)が狭くなることで、間接的に椎間板の異常を推測することができます。
MRI検査
ヘルニアの確定診断には、MRI(磁気共鳴画像診断装置)検査が必要となる場合があります。
MRIは椎間板の状態や神経の圧迫具合を映し出すことができるため、ヘルニアの位置や大きさを把握できます。
当院ではMRI設備がないため、提携している医療機関をご紹介し、そちらで検査を受けていただき、当院で結果を説明します。
これらの情報を総合的に判断して腰椎椎間板ヘルニアと診断します。
腰椎椎間板ヘルニアの治療
腰椎椎間板ヘルニアの治療は、症状の程度や期間によって様々ですが、まずは手術以外の方法から始めることがほとんどです。当院では患者さんの状態を慎重に判断し、最適な治療計画をご提案します。当院で提供する治療の一部をご紹介します。
薬物療法
痛みや炎症を抑えるための痛み止め(消炎鎮痛剤)や、神経の興奮を抑える薬、筋肉の緊張を和らげる薬などを処方します。
物理療法
温熱療法、電気治療などで血行を促進し、筋肉の緊張を和らげて痛みを軽減させます。また、牽引療法も効果的な場合もあります。
装具療法
必要に応じて、コルセットを作成、装着して腰を安定させ、痛みを和らげたり、椎間板への負担を減らしたりします。
リハビリテーション
痛みが落ち着いてきたら、専門の理学療法士が、腰の負担を減らすための正しい体の動かし方や、体幹を鍛える運動などを指導します。
筋肉を強化し、柔軟性を高めることで、再発予防にも繋がります。
ブロック注射
痛みが強い場合は、神経の周りに直接、炎症を抑える薬や局所麻酔薬を注射することで、痛みを軽減させる場合があります。
これらの治療を組み合わせ、日常生活への早期復帰を目指します。
症状が改善しない場合や、麻痺などの重い症状が出ている場合は、連携している手術専門病院での手術も提案します。
腰椎椎間板ヘルニアは何日で治る?
何日で治るかは、腰椎椎間板ヘルニアにはいろんなタイプがあり、症状の程度や治療への反応によって個人差が大きく、「〇日で完治する」と断言することは非常に難しいです。
しかし、適切な治療を継続することで、多くの方が症状の改善を実感できます。
治療による回復期間の目安
当院で行う保存的治療(薬物理療法、リハビリテーション、ブロック注射など)をしっかり行うことで、およそ2~3ヶ月程度で、多くの患者さんが痛みやしびれの症状が落ち着き、日常生活に復帰できるようになります。これは、治療によって炎症が抑えられ、神経への圧迫が軽減されるためです。イメージとしては傷ついた部分を丁寧に修復していくような印象です。
症状が非常につらい場合や、足に麻痺がある、排泄に問題が生じるなど、神経への影響が深刻な場合は、より早期の改善を目指すために手術が必要になることもあります。
腰椎椎間板ヘルニアで
やってはいけないこと
無理して長時間座り続ける
特に猫背や中腰は腰に大きな負担をかけます。
重い物を無理に持ち上げる
腰をかがめて持ち上げたり、ひねりながら持ち上げたりするのは危険です。
急激な腹圧をかける
便秘で強く力んだり、不適切な腹筋運動をしたりすると、腰に強い圧力がかかり、負担がかかります。
痛みを我慢して無理に動く
痛むのに運動を続けたり、日常生活で無理をしたりすると悪化します。
自己判断でのマッサージや
ストレッチをする
専門家ではないやり方は、かえって症状を悪化させる可能性があります。
これらの行動を避けることが、回復を早め、再発を防ぐためにとても大切です。
坐骨神経痛とは
 坐骨神経痛とは、お尻から太ももの裏、ふくらはぎ、足にかけて、電気が走るような痛みやしびれ、麻痺、感覚の異常などが現れる症状の総称です。
坐骨神経痛とは、お尻から太ももの裏、ふくらはぎ、足にかけて、電気が走るような痛みやしびれ、麻痺、感覚の異常などが現れる症状の総称です。
病名ではなく、坐骨神経が何らかの原因で圧迫されたり刺激されたりすることで生じる症状を指します。
坐骨神経は人体で最も太い神経で、腰から足先まで伸びています。
この神経の通り道である腰の骨(脊椎)や、その周辺の臀部の筋肉、椎間板などに異常が生じると、坐骨神経が圧迫され、坐骨神経痛の症状が出ることが多いです。
主な原因としては、腰椎椎間板ヘルニアや脊柱管狭窄症が挙げられます。
無理な姿勢や運動、加齢なども原因となることがあります。
痛みやしびれの程度は人によって様々で、日常生活に支障をきたすこともあります。
坐骨神経痛の原因
坐骨神経痛の主な原因は、坐骨神経が圧迫されたり刺激されたりすることです。その多くは、腰に問題があることで起こります。
腰椎椎間板ヘルニア
これは、背骨のクッションの役割を果たす椎間板が飛び出し、近くを通る坐骨神経を圧迫することで痛みが生じます。
腰部脊柱管狭窄症
これは、背骨の中を通る神経の通り道(脊柱管)が狭くなり、神経が圧迫される病気です。特に高齢者に多く見られます。
その他には、腰椎すべり症や、お尻の筋肉の下を通る坐骨神経が、筋肉の炎症や緊張によって圧迫される「梨状筋症候群」や、加齢による脊椎の変形、腫瘍などが原因となることもあります。
無理な姿勢での作業や重いものを持つこと、長時間のデスクワークなども、腰への負担を増やし、坐骨神経痛を引き起こす引き金になることがあります。
坐骨神経痛の初期症状
- お尻の片側だけが痛む
- 太ももの裏側に沿って痛みやだるさを感じる
- ふくらはぎに違和感やしびれを感じる
- 足の指先にジンジンするような感覚がある
- 座っていると、お尻から足にかけて不快感が増す
- 特定の姿勢(例えば、前かがみになる、長時間立つなど)で症状が悪化する
- 歩くと、お尻や足の痛みが強くなる
- 足の感覚が鈍い、または過敏になる部分がある
- ピリピリ、チクチクするような軽いしびれ
- 冷えによって足の症状が悪化する
これらの症状は、最初は軽微でも、放置すると徐々に悪化する可能性があります。
気になる症状があれば早めに整形外科を受診することをお勧めします。
坐骨神経痛の検査・診断
坐骨神経痛の診断において、その原因を特定するためにさまざまな検査が非常に重要になります。
主要な画像検査
X線(レントゲン)検査
背骨の骨の構造を評価する基本的な検査です。骨の変形、骨折、脊椎のずれ(脊椎すべり症など)、側弯症の有無などを確認でします。
骨の異常が神経を圧迫しているケースでは、X線検査が診断の手がかりとなります。ただし、椎間板や神経自体はX線で直接は写らないため、間接的な所見を得ることができます。
MRI(磁気共鳴画像)検査
骨以外の軟部組織の状態を詳細に評価できる検査です。磁気と電波を利用して、椎間板、神経、脊髄、筋肉、靭帯などの状態を画像化します。
椎間板ヘルニアの位置や程度、脊柱管狭窄症による神経の圧迫の有無やその程度、神経根の炎症や腫瘍の有無などを正確に診断する上で、最も有力な情報源となります。坐骨神経痛の原因を特定する上で、多くの場合で必要となる検査です。
その他の関連検査
神経伝導検査(NCS: Nerve Conduction Study)/ 筋電図検査
これらは神経や筋肉の電気的な活動を調べる検査です。特に、筋力低下や麻痺がある場合に状況によって行う検査となります。
ABI検査(足関節上腕血圧比検査)
これは閉塞性動脈硬化症の診断に用いられる検査ですが、坐骨神経痛と似たような症状(特に足の痛みやしびれ)を引き起こすことがあるため、鑑別診断として行うことが多くあります。
足首と腕の血圧を同時に測定し、その比率を比較することで、足の動脈に狭窄や閉塞がないかを評価します。
もしABI値が低い場合は、血流障害が症状の原因である可能性を考慮し、血管専門医への紹介が必要になります。
これらの検査結果を総合的に判断することで、坐骨神経痛の症状を引き起こしている根本的な原因を特定し、適切な治療計画を立てることが可能になります。
なお、当院ではMRI検査、神経伝導検査(NCS)の機器を設置していないため、これらの専門的な検査が必要と判断された場合は、連携している医療機関をご紹介いたします。
坐骨神経痛の治療
薬物療法
主な治療法としては、まず薬物療法が挙げられます。
痛みを抑えるための非ステロイド性消炎鎮痛剤(NSAIDs)や、神経の炎症を鎮める薬、筋肉の緊張を和らげる筋弛緩剤などを症状に応じて処方します。
神経性の痛みが強い場合には、神経の興奮を抑える特殊な薬剤を用いることもあります。
リハビリテーション
理学療法を中心としたリハビリテーションも非常に重要です。
また、温熱療法や牽引療法により血行を促進し、筋肉の緊張を緩和させます。また、電気治療や低周波治療も痛みの軽減に効果が期待できます。
さらに、患者さん一人ひとりの状態に合わせた運動療法の指導も行います。体幹を支える筋肉を強化する体操やストレッチは、腰への負担を軽減し、症状の再発予防にも繋がります。
痛みが特に強い場合や、他の治療法で十分な効果が得られない場合には、ブロック注射を検討することもあります。
これは、痛みを感じる神経の周囲に直接麻酔薬やステロイドを注入し、神経の興奮を鎮めて痛みを和らげ、生活しやすくする治療法です。
これらの治療を組み合わせることで、多くの坐骨神経痛の症状は改善に向かいます。症状でお困りの際は、当院にお気軽にご相談ください。
坐骨神経痛は自然に治る?
坐骨神経痛は、お尻から足にかけてのつらい症状ですが、「自然に治るかどうか」は、その原因によって大きく異なります。そのため、一概に「はい、治ります」とか「いいえ、治りません」とは言えないのが実情です。
たとえば、急な無理な姿勢や、一時的な筋肉の緊張が原因で坐骨神経痛が出ている場合、安静にしたり、少しストレッチをしたりすることで、自然に症状が和らぐことは少なくありません。
いわば、一時的な「通り雨」のような感覚で、時間が解決してくれるケースもあります。
しかし、椎間板ヘルニアや脊柱管狭窄症のように、神経が強く圧迫されていることが原因の場合は、自然治癒だけでは難しい可能性があります。
症状が徐々に悪化したり、慢性化したりする可能性もあります。放置すると、しびれが強くなったり、足に力が入らなくなったりするなど、より深刻な状態になることも場合によっては考えられます。
ご自身の坐骨神経痛がどのような原因で起きているのかは、整形外科専門医の診察を受けないと判断できません。
もし坐骨神経痛の症状が続くようでしたら、一度当院をお気軽に受診ください。
坐骨神経痛は
歩いたほうが良い?
坐骨神経痛の症状がある時に「歩いた方が良いか」は、痛みの程度や原因によって異なります。
痛みが強い急性期には、無理に歩くことでかえって症状が悪化することがあるため、安静を優先したほうが良いことが多いです。
痛みが和らいでいる時期や、慢性期の坐骨神経痛の場合は、適度なウォーキングが血行促進や筋肉の柔軟性向上につながり、症状の改善に役立つこともあります。
大切なのは、痛みを我慢して無理に歩かないことです。
もし歩いて痛みが増すようであればすぐに中止し、整形外科に相談しましょう。
ご自身の体の状態に合わせて、無理のない範囲で活動することが大切です。
坐骨神経痛で
やってはいけないこと
坐骨神経痛の症状がある時に、悪化を防ぐために避けるべき行動がいくつかあります。
- 重いものを持ち上げることや、中腰での作業は腰に大きな負担をかけるため、極力避けましょう。
- 長時間同じ姿勢(座りっぱなしや立ちっぱなし)も血行不良や筋肉の緊張を招きやすいため、避けたほうが良いです。
- 痛みを我慢して激しい運動をしたり、無理なストレッチをしたりするのも危険です。特に急な動きやジャンプ、体を強くひねるような動作は神経を刺激し、症状を悪化させる可能性があります。
- 体を冷やすことも、筋肉を硬くし血行を悪くするため、冷房の効きすぎた場所や寒い場所では体を温めるように心がけましょう。
自己判断では難しいことも多く、整形外科を受診し、指導を受けられることが第一歩です。
お気軽に当院へご相談ください。









